Première spermatogenèse humaine obtenue in vitro
Plusieurs équipes dans le monde tentent depuis plus de quinze ans de réaliser in vitro une spermatogenèse humaine.
Obtenir des spermatozoïdes humains complets in vitro à partir de prélèvements effectués chez des hommes infertiles ?
Cette première mondiale vient d’être réalisée par Philippe Durand, directeur scientifique de Kallistem et ancien directeur de recherche Inra, et Marie-Hélène Perrard, chargée de recherche CNRS2, co-fondatrice de Kallistem start-up issue de l’Institut de génomique fonctionnelle de Lyon (CNRS/Inra/Ecole normale supérieure de Lyon/Université Claude Bernard Lyon )
Elle a développé une technologie de thérapie cellulaire permettant la différenciation des cellules souches germinales afin de produire, hors du corps, des spermatozoïdes morphologiquement normaux.
Leur technologie a fait l’objet d’un dépôt de brevet publié en juin 2015. Elle a été présentée lors d’une conférence de presse le 17 septembre 2015, à Lyon.
Quelques rappels:
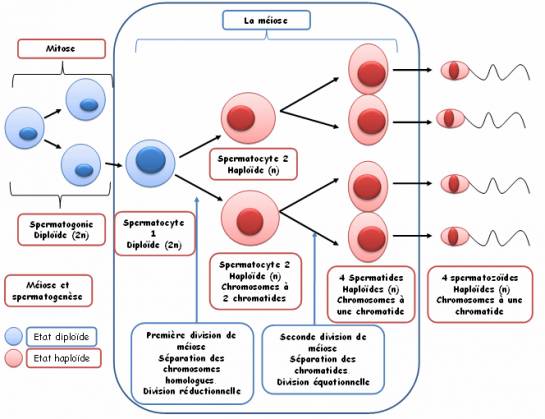
La spermatogenèse ?
Chaque testicule est constitué de nombreux tubes fins : les tubes séminifères, dont la longueur totale est d’environ 250 mètres.
La spermatogenèse est un processus physiologique complexe et long qui dure 72 jours; elle a lieu dans les tubes séminifères.

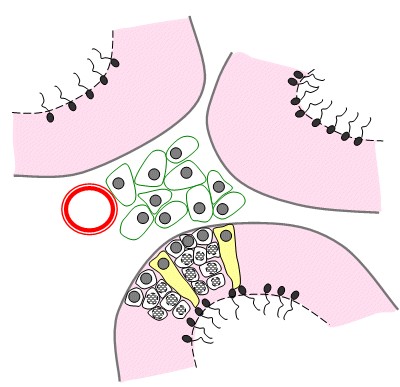
On voit ici les bords d’un tube séminifère (bleu) renfermant les futurs spermatozoïdes (violet).Au centre sont visibles quelques spermatozoïdes et leurs flagelles.
Coupe d’un testicule humain (schéma source svt ac-Dijon)
1/production des spermatozoïdes par les tubes séminifères (Ø : 300 à 400) 2/ production des hormones androgènes (testostérone principalement) par les cellules interstitielles
La spermatogenèse est continue, de la puberté jusqu’à la mort et permet la production de millions de spermatozoïdes à partir de cellules germinales souches : les spermatogonies. Ces cellules périphériques se multiplient par mitoses et un grand nombre d’entre elles rentrent en méiose avant de se transformer en spermatozoïdes.
Les cellules germinales sont entourées par les expansions des cellules de soutien qui jouent aussi un rôle nourricier nommées cellules de Sertoli.
Ces deux spécialistes savaient déjà isoler les « tubes séminifères » (lieu de production des spermatozoïdes) sans altération et à partir de tissus testiculaires.
Cependant, le confinement de ces tubes séminifères n’était pas suffisamment efficace et stable pour qu’ils fonctionnent in vitro pendant toute la durée de la spermatogenèse.
Grâce à une collaboration avec Laurent David, professeur de l’université Claude Bernard Lyon 1, membre du laboratoire Ingénierie des matériaux polymères (CNRS/Université Claude Bernard Lyon 1/Insa/UJM), les chercheurs ont pu assurer un confinement propice des tubes séminifères pour une spermatogenèse intégrale très proche des conditions in vivo …
![© Kallistem/CNRS / Marie-Hélène PERRARD Taille maximale : Référence : 2015N01771 [Diaporama] Diaporama [Ajouter à ma sélection] Ajouter à ma sélection [Imprimer la fiche] Imprimer la fiche [Supprimer de la liste] Supprimer de la liste Légende : Un des spermatozoïdes humains développés in vitro à partir de spermatogonies prélevées chez un individu.](http://lewebpedagogique.com/arnaud/files/2015/09/2015n01771.jpg)
© Kallistem/CNRS / Marie-Hélène PERRARD
Un des spermatozoïdes humains développés in vitro à partir de spermatogonies prélevées chez un individu
Les indications de la technologie de thérapie cellulaire Artistem® concernent des patients qui ont des cellules souches germinales mais ne produisent pas de spermatozoïdes( enfants pré-pubères soumis à des traitements pouvant entrainer une stérilité…. patients adultes ne produisant pas de spermatozoïdes mais possédant des cellules souches germinales…)
Avant de confirmer la possibilité de telles applications, la qualité des spermatozoïdes produits devra être analysée.
Tout d’abord, à partir des modèles de rongeurs, les ratons nés à partir de spermatozoïdes formés in vitro seront étudiés d’un point de vue physiologique et comportemental pour vérifier notamment la normalité des organes et la capacité à se reproduire. Puis, des gamètes humains seront étudiés d’un point de vue biochimique et épigénétique. Conformément à la réglementation, des évaluations cliniques seront effectuées ensuite.
voir l’article complet du CNRS
Kallistem a développé en collaboration avec ses partenaires deux technologies différentes de culture cellulaire spécifiques pour la prévention de la fertilité et le traitement de l’infertilité masculine:
Application thérapeutique : Artistem®
Bio-AlteR® : Culture Cellulaire Testiculaire en 3D
sources partielles de l’article CNRS Kallistem